Nguy kịch vì vỡ giãn tĩnh mạch do xuất huyết tiêu hoá
Các bác sĩ Bệnh viện Bệnh Nhiệt đới Trung ương vừa tiếp nhận và điều trị một ca bệnh lâm sàng điển hình của xuất huyết tiêu hoá, được nhập viện trong tình trạng nguy kịch.
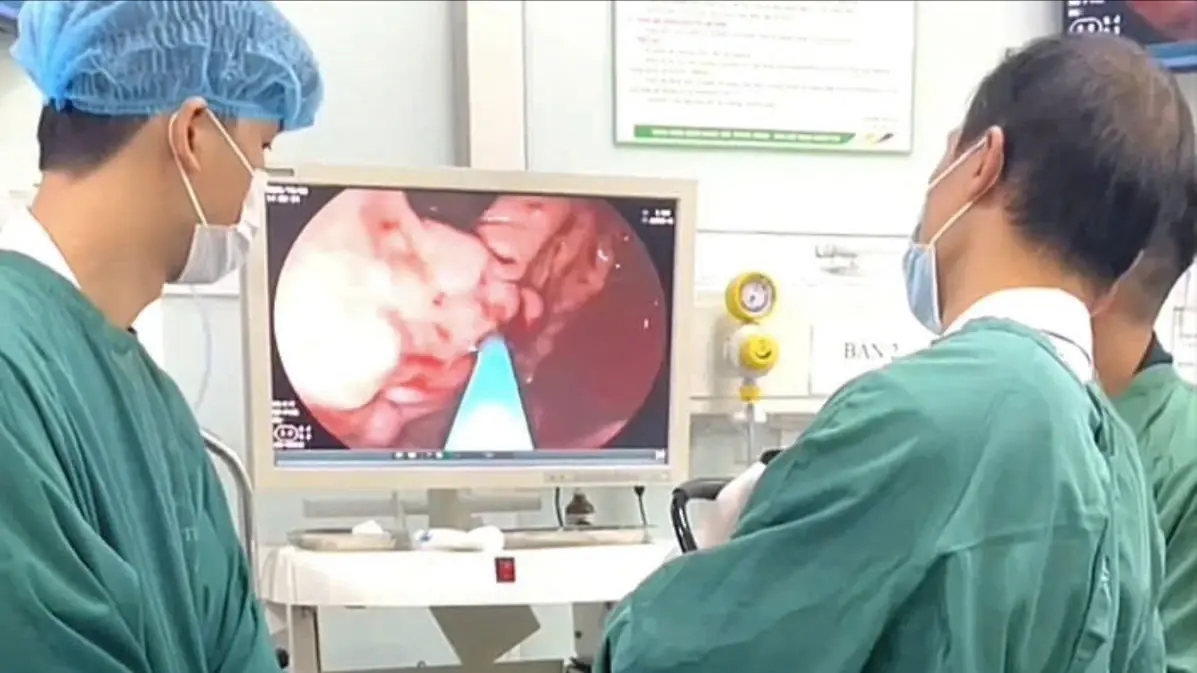
Bệnh nhân là một nam giới 64 tuổi (ở Hà Nội) nhập viện trong tình trạng xuất huyết tiêu hóa nặng, với điểm vỡ tĩnh mạch đang phun máu thành tia trong dạ dày. Nguyên nhân bắt nguồn từ viêm loét dạ dày, đại tràng tiến triển nhanh và khó lường.
Bệnh nhân được chuyển đến trong tình trạng đi ngoài phân đen, chóng mặt, mệt mỏi, đầy tức bụng, không sốt, da xanh, niêm mạc nhợt.
Theo khai thác bệnh sử, bệnh nhân thường xuyên đau tức vùng bụng, đi khám ở nhiều nơi đều được chẩn đoán viêm loét dạ dày. Khoảng một tháng trước, ông xuất hiện triệu chứng chóng mặt, buồn nôn. Khi đi khám, nội soi dạ dày ghi nhận xuất huyết tiêu hóa, tuy nhiên chưa xác định vị trí và nguyên nhân cụ thể. Sau khi ra viện khoảng một tuần, tình trạng đau bụng tăng dần, ông tiếp tục đi khám tại bệnh viện khác và điều trị hai ngày nhưng tình trạng không thuyên giảm, nên được chuyển đến Bệnh viện Bệnh Nhiệt đới Trung ương để điều trị.
Tại Khoa Nội tổng hợp, bệnh nhân nhập viện trong tình trạng da xanh, niêm mạc nhợt. Xét nghiệm máu cho thấy số lượng hồng cầu giảm nghiêm trọng (2.82 10^12/L), bạch cầu 3.8 10^9/L, tiểu cầu: 142 10^9/L. Bệnh nhân được chẩn đoán xuất huyết tiêu hóa với tiên lượng nặng. Ngay lập tức, bệnh nhân được chỉ định nội soi tiêu hóa thăm dò chức năng để tìm điểm xuất huyết.
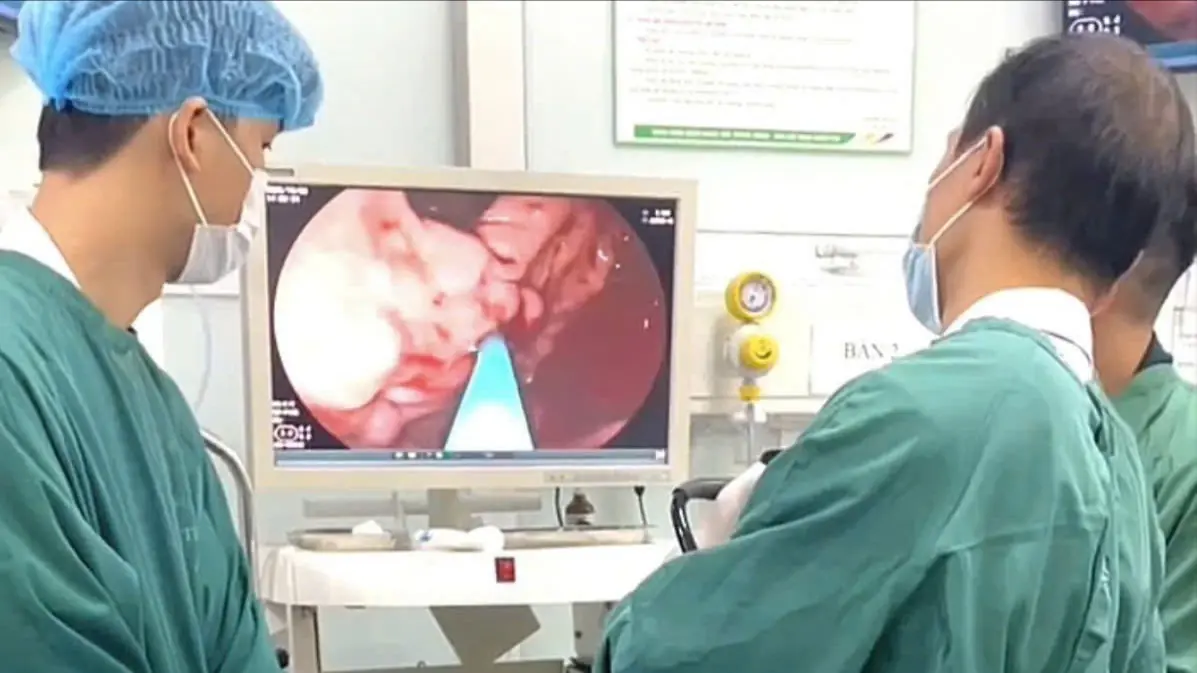
Bác sĩ Hà Văn Kim, Trung tâm Nội soi tiêu hóa và thăm dò chức năng, Bệnh viện Bệnh nhiệt đới Trung ương cho biết: “Tại điểm quặt ngược phình vị có giãn tĩnh mạch độ 3 (IGV1), có điểm vỡ đang phun máu thành tia. Để cầm máu khẩn cấp, ê kíp đã thực hiện kỹ thuật tiêm xơ búi giãn bằng hỗn hợp dung dịch Histoacryl và Lipiodol. Ngay sau khi tiêm, điểm vỡ đã cầm máu hoàn toàn”.
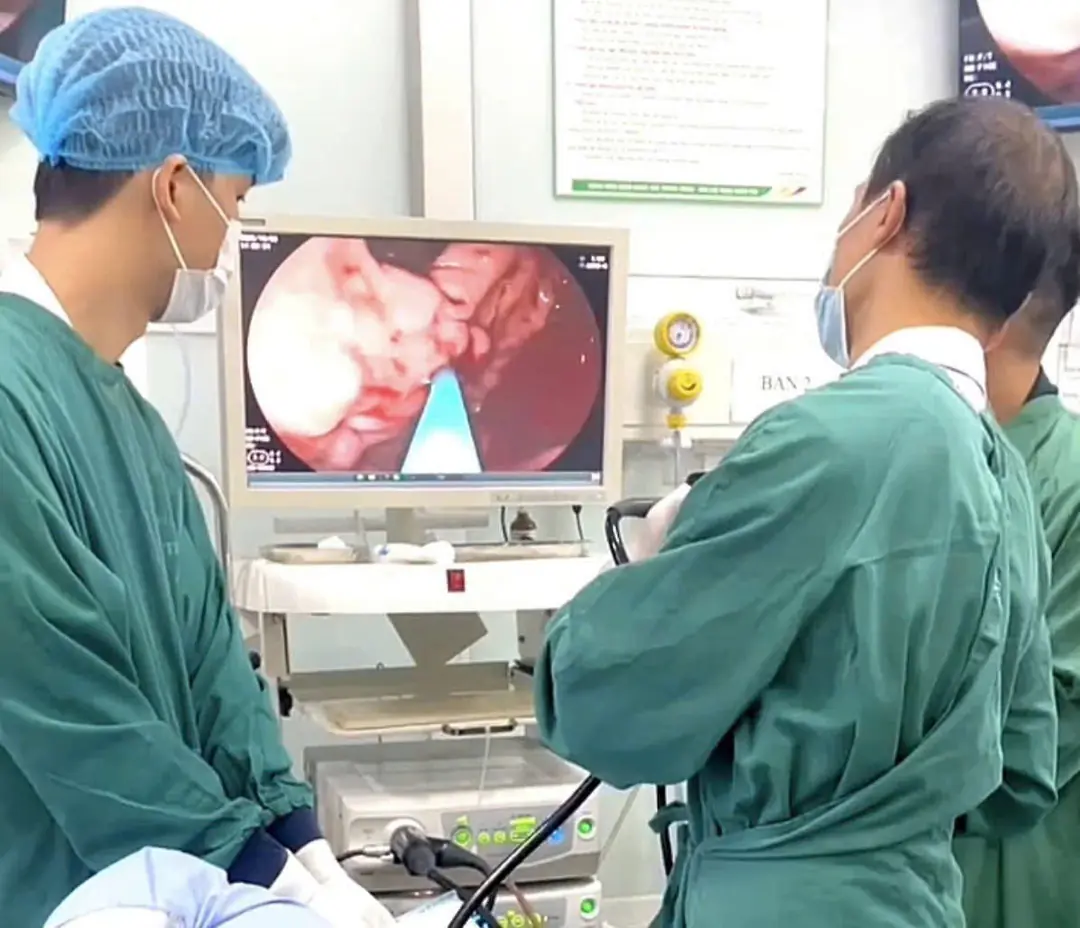
Giải thích về kỹ thuật tiêm xơ, TS.BS Trần Việt Hùng, Phó Giám đốc Trung tâm Nội soi tiêu hóa và thăm dò chức năng cho biết: “Tiêm xơ búi giãn bằng Histoacryl - Lipiodol là một kỹ thuật dựa trên quá trình polyme hóa khi dung dịch tiếp xúc với nước hoặc máu tạo thành chất đông cứng bám chặt vào thành mạch, giúp bít tắc búi giãn và cầm máu hiệu quả. Kỹ thuật này thường được áp dụng trong cấp cứu vỡ tĩnh mạch phình vị do tăng áp lực tĩnh mạch cửa, hoặc dùng để phòng ngừa chảy máu tái phát. Sau tiêm, người bệnh cần theo dõi sát vì có thể xảy ra chảy máu ngay sau khi rút kim hoặc muộn hơn, khoảng 4- 6 tuần sau, do loét tại vị trí tiêm”.
Trường hợp của bệnh nhân này là lời cảnh báo về sự nguy hiểm của bệnh lý tiêu hóa mạn tính. Xuất huyết tiêu hóa là biến chứng nguy hiểm hàng đầu và có thể đe dọa tính mạng nếu không được phát hiện và xử trí kịp thời.
TS.BS Trần Việt Hùng khuyến cáo, hiện nay, nhiều người bệnh thường có tâm lý chủ quan, cho rằng các triệu chứng như đau bụng, đầy hơi, khó tiêu hay thậm chí đi ngoài phân đen chỉ là rối loạn tiêu hóa thông thường. Việc tự ý mua thuốc điều trị hoặc chậm trễ đi khám chuyên khoa, khiến bệnh âm thầm tiến triển nặng. Vì vậy, người có tiền sử viêm loét dạ dày, đặc biệt là người lớn tuổi hoặc có bệnh lý gan, tăng áp lực tĩnh mạch cửa, cần được theo dõi định kỳ và nội soi kiểm tra theo hướng dẫn của bác sĩ. Khi có biểu hiện bất thường như đau tức vùng thượng vị, nôn ra máu, đi ngoài phân đen, chóng mặt, mệt mỏi..., cần đến ngay cơ sở y tế có chuyên khoa tiêu hóa để được chẩn đoán và điều trị sớm, tránh nguy cơ biến chứng nặng.
Xuất huyết tiêu hoá là biến chứng nguy hiểm, đe doạ tính mạng của nhiều bệnh lý đường tiêu hoá. Tuy nhiên nhiều người bệnh thường chủ quan với các triệu chứng như đau bụng, đầy hơi, hay thậm chí là đi ngoài phân đen, dẫn đến việc chậm trễ trong chẩn đoán và điều trị, thậm chí nguy kịch tính mạng.